Базалиома — это злокачественные новообразования // Источник: Unsplash
Оглавление
- Что такое базалиома
- Причины и факторы риска развития базалиомы
- Симптомы и признаки заболевания
- Виды и формы базалиомы
- Стадии базалиомы
- Осложнения базалиомы
- Диагностика базалиомы
- Современные методы лечения базалиомы
- Хирургическое удаление базалиомы
- Базалиома после удаления: восстановление и наблюдение
- Прогноз при базалиоме
- Профилактика базальноклеточного рака кожи
- Клинические рекомендации
Около 80% всех случаев рака кожи приходится на базалиому (базальноклеточный рак кожи, базальноклеточная карцинома). Он менее агрессивен, чем меланома, реже дает метастазы и достаточно хорошо поддается лечению на ранних стадиях. Поэтому при обнаружении на коже даже небольших новых выпуклостей или плоских пятен, иногда кровоточащих или покрывающихся коркой, как можно быстрее обратитесь к врачу — чем раньше определить их природу и начать лечение, тем выше шансы на выздоровление.
Что такое базалиома
Базалиома — это злокачественные новообразования, развивающиеся из клеток базального слоя эпидермиса. Поэтому также используется название базальноклеточный рак кожи. Базальные клетки в норме обеспечивают обновление других слоев кожи, замещая там отмирающие клетки. А атипичные, если их не уничтожил иммунитет, образуют опухоли. Код базалиомы в МКБ-10 — C44.
Это разновидность карциномы — рака, который развивается из клеток эпителия, к которым относятся и базальные клетки. Базалиома редко дает метастазы, но может прорастать в глубокие ткани, поэтому, несмотря на медленный рост, откладывать лечение нельзя.
Причины и факторы риска развития базалиомы
- воздействие ультрафиолета — самый значимый фактор, при этом имеет значение фототип человека (используется шкала Фитцпатрика). Если от природы кожа более светлая, вероятность развития заболевания выше, чем при смуглой;
- иммунодефициты, врожденные или приобретенные, в том числе при трансплантации органов и других состояниях, требующих приема иммунодепрессантов — в таких случаях иммунитет может не справиться с атипичными клетками;
- работа, связанная с контактом с мышьяком, сажей, углем, нефтепродуктами — эти вещества являются канцерогенами и, оседая на коже, могут спровоцировать развитие базалиомы;
- возраст — доза ультрафиолетового облучения фактически накапливается в коже, поэтому риски растут, особенно с учетом изменения здоровья в целом и состояния иммунной системы. Влияние данного фактора подтверждается тем, что средний возраст заболевших — 65 лет;
- наследственность — I или II фототип, генетически заложенная повышенная чувствительность к ультрафиолету, наличие рака кожи у близких родственников.
Виды и формы базалиомы
В зависимости от внешнего вида выделяют следующие типы:
- солидная (узелковая) — маленькие узелки бледно-розового цвета или полупрозрачные, с видимыми сосудами. В центре часто появляется язвочка с чешуйчатой корочкой. И хотя язва на коже может быть маленькой и почти незаметной, без лечения такая базалиома способна проникнуть вглубь и распространиться на подкожные слои и мышцы;
- язвенная — светло-розовые узелки медленно растут, на поверхности становятся заметны дольки, проявляются сосуды, в центре формируется корочка, вокруг — валик жемчужного оттенка. Может развиваться самостоятельно или из других форм;
- поверхностная — визуально напоминает псориаз или дерматит — красные или розовые пятна. Встречается чаще у молодых и отличается очень медленным ростом;
- пигментированная — схожа с поверхностной базалиомой, но в нее входят и базальные клетки, и меланоциты, поэтому по внешнему виду (пятно почти черного или темно-коричневого цвета) напоминает меланому;
- склеродермоподобная — более агрессивная, чем другие формы базалиомы. Плотные бляшки телесного или красноватого оттенка с размытыми краями обычно располагаются на голове и шеи, на ранних стадиях редко кровоточат и покрываются язвами, из-за чего можно пропустить их появление;
- фиброэпителиома Пинкуса — очень редкая форма, в отличие от остальных, обычно локализуется на пояснице. Напоминает плотный узелок на ножке, чаще всего не изъязвляется.
Стадии базалиомы
Классификация рака кожи отличается в зависимости от анатомической области. В настоящее время отдельно классифицируют базальноклеточный рак кожи в 1) области головы и шеи, 2) кожи века, включая спайку век и 3) все остальные анатомические области.
Стадии базалиомы по системе TNM:
- Cтадия 0 – Tis - N0 - M0
- Стадия I - T1 - N0 - M0
- Стадия II - T2 - N0 - M0
- Стадия III – Т3 – N0 – M0
- Стадия III – Т1,2,3 – N1 - M0
- Стадия IVA - Т1,2,3 – N2,3 – M0
- Стадия IVA – Т4 – Nлюбая – M0
- Стадия IVB – Тлюбая – Nлюбая – M1
Критерий Т отражает распространенность первичной опухоли
- Tx - первичная опухоль не может быть определена
- T0 - нет признаков первичной̆ опухоли (например, в случае выявления метастазов рака без выявленного первичного очага)
- Tis – рак in situ
- T1 - опухоль 2 см или менее в наибольшем измерении
- T2 - опухоль >2 см, но < 4 см в наибольшем измерении
- T3 - опухоль > 4 см в наибольшем измерении; или незначительная эрозия подлежащей кости; или периневральная инвазия; или глубокая инвазия
- T4 - опухоль с массивной инвазией в кортикальный слой кости или в костный мозг, деструкцией костей основания черепа включая прорастание в костные отверстия и/или позвоночный канал с прорастанием в эпидуральное пространство
Критерий N указывает на наличие или отсутствие метастазов в регионарных лимфатических узлах
- N0 - поражения регионарных лимфатических узлов нет
- N1 - метастаз в 1 регионарном лимфатическом узле размерами 3 см или менее в наибольшем измерении
- N2 - метастаз 1 регионарном лимфатическом узле размерами более 3 см, но не более 6 см в наибольшем измерении, или множественные метастазы в регионарных лимфатических узлах не более 6 см в наибольшем измерении
- N3 - метастаз в 1 или более регионарных лимфатических узлах размерами более 6 см в наибольшем измерении
Критерий М указывает на наличие или отсутствие отдаленных метастазов
- M0 - отдаленных метастазов нет
- M1 - наличие отдаленных метастазов
Базалиома характеризуется медленным ростом, метастазирование наблюдается редко, клиническая картина отличается многообразием.
В большинстве случаев диагноз удается поставить на стадиях I-II, поэтому в 95% случае исход заболевания благоприятный.
Осложнения базалиомы
- Основной риск — рецидивы, которые иногда случаются даже после успешного удаления опухоли и сопутствующего лечения.
- Развитие других типов рака кожи — чаще всего плоскоклеточной карциномы, которая может поражать не только кожу, но и слизистую и давать метастазы.
- При отсутствии лечения — распространение опухоли вглубь на другие ткани и разрушение их, например, хрящевые и костные. А при локализации на коже головы процесс может распространиться на оболочку головного мозга и привести к летальному исходу. Также возможен лимфостаз из-за нарушения лимфотока.
Диагностика базалиомы
От своевременной постановки диагноза во многом зависит результат лечения. Проводит диагностику дерматолог. В ходе консультации он осуществляет визуальный осмотр, собирает анамнез, при подозрении на рак кожи назначаются анализы крови и инструментальные исследования:
- оптическая или цифровая дерматоскопия — с помощью специальных аппаратов изучается поверхность кожи с увеличением изображений, что позволяет проанализировать состояние покрова, в том числе разных слоев, выявить изменения по сравнению с нормой и предыдущими осмотрами;
- гистологическое и цитологическое исследования соскобов с опухолей — обязательная процедура для подтверждения и уточнения диагноза;
- пальпация расположенных рядом (сторожевых) лимфоузлов, если есть отклонения от нормы — биопсия для выявления метастазов;
- рентгенография грудной клетки, КТ, МРТ, другие исследования для выявления метастазов в различных органах.
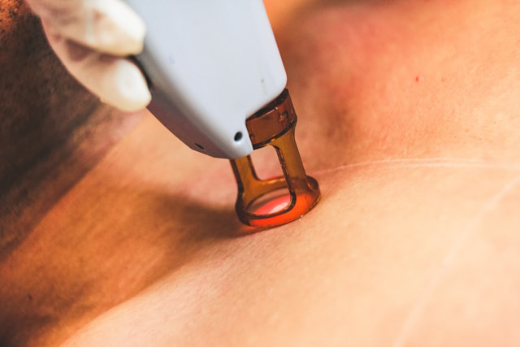
Лечение базалиомы // Источник: Unsplash
Современные методы лечения базалиомы
Выбор метода лечения зависит от клинической картины заболевания, размеров, локализации и гистологического вида опухоли. Имеют значение также возраст пациента и прогностические факторы.
При базалиомах низкой степени риска в качестве лечения первой линии проводится хирургическое удаление опухоли.
У всех пациентов с установленным диагнозом базальноклеточный рак кожи низкого риска, которым по какой-либо причине (плохое общее состояние, отказ пациента в связи с неудовлетворенностью ожидаемыми косметическими результатами и т.д.) не планируется проводить хирургическое лечение, следует применять какой-либо из деструктивных методов лечения:
- кюретаж и электрокоагуляция опухоли кожи
- криодеструкция опухолей кожи
- фотодинамическая терапия
- препараты для наружного применения с противоопухолевой активностью.
Если при базальноклеточном раке пациент отказывается от операции или хирургическое вмешательство ему противопоказано, то основным методом лечения становится лучевая терапия. Но она не может быть использована у пациентов с базалиомой, которая связана с наследственными синдромами
Пациентам с базалиомой III-IV стадии показана послеоперационная лучевая терапия.
Хирургическое удаление базалиомы
Объем хирургического вмешательства определяется главным образом стадией опухолевого процесса, а, следовательно, в значительной степени зависит от ранней диагностики заболевания.
Стандартное хирургическое удаление проводится при при базалиомах низкой степени риска в качестве первой линии лечения и состоит из трех этапов:
- I - удаление опухоли с заранее определенным участком нормальной кожи за видимым краем опухоли;
- II - хирургическая обработка раны;
- III - последующий гистологический анализ удаленной ткани.
На III-IV стадии базальноклеточного рака кожи требуется удаление не только первичной опухоли, но и расположенных рядом лимфатических узлов.
При всех первичных базалиомах высокого риска и рецидивирующих базалиомах высокого риска проводится либо микрографическая операция по методу Мооса либо широкое иссечение (>10 мм) с пластикой.
Если опухоль расположена на лице, других других важных с функциональной или эстетической точки зрения областях тела, может использоваться микрографическая техника Моса.
Базалиома после удаления: восстановление и наблюдение
В зависимости от метода, которым удалялось новообразование, реабилитация может занимать от 3 недель до полутора месяцев. В этот период раневую поверхность необходимо обрабатывать антисептическими препаратами, заживляющими мазями, беречь от повреждений, например, отказаться от ношения облегающей, натирающей одежды. В этот период необходимо соблюдать рекомендации врача, а также посещать его в соответствии с графиком, чтобы он мог контролировать процесс заживления, а пациент получал необходимую поддержку. Далее в течение первого года после удаления рекомендуется посещение врача каждые три месяца. Кроме медицинского контроля, также важны:
- психологическое состояние пациента — рак сильно влияет на психоэмоциональное состояние пациентов, часто остается страх рецидивов, поэтому в этот период рекомендуется посещать психолога или психотерапевта, большое значение имеет отношение близких;
- правильное питание — достаточное количество белка, минералов и витаминов при ограниченном, но достаточном объеме жиров и углеводов способствуют восстановлению поврежденных тканей и помогают человеку стать более энергичным;
- физическая активность — умеренные, не интенсивные, нагрузки (ходьба, лечебная физкультура, прогулки), согласованные с лечащим врачом, помогают восстановиться после лечения;
- защита от факторов риска — прежде всего, защита от солнца. Также важно отказаться от вредных привычек, ограничить контакты с канцерогенами, нормализовать режим дня, достаточно спать, избегать стрессов. И соблюдать меры профилактики, о которых мы рассказываем дальше.
Прогноз при базалиоме
При ранней диагностике - прогноз благоприятный в 95% случаев.
Базалиома отличается медленным ростом, редко метастазирует, но может прорастать в здоровые ткани. Угроза для жизни изредка возникает из-за поражения жизненно важных структур или отверстий вследствие прорастания базалиомы (например, глаз, ушей, ротовой полости, костей, твердой мозговой оболочки).
Почти у 25% пациентов с базалиомой в анамнезе развивается новая базалиома в течение 5 лет после возникновения первой опухоли. Следовательно, пациентам с базалиомой в анамнезе следует проводить ежегодный осмотр кожных покровов всего тела.
Профилактика базальноклеточного рака кожи
- Избегать нахождения под открытым солнцем в период с 11 до 16 часов, когда оно наиболее активно, особенно летом.
- Отказаться от солярия.
- Использовать солнцезащитные кремы — наносить за 15-20 минут до выхода из дома и каждые 2–3 часа повторять нанесение.
- Помнить, что через облака проходит до 50 % солнечных лучей — даже в пасмурную погоду нужно ограничивать солнечные ванны и пользоваться защитой.
- Носить шляпы с закрывающими лицо и шею полями, светлую закрытую одежду, солнцезащитные очки с защитой от ультрафиолета.
- Следить за состоянием кожи — регулярно осматривать, при обнаружении пятен, выпуклостей, язвочек обратиться к врачу.
- Отказаться или минимизировать контакт с канцерогенами — не курить, поддерживать чистоту, при работе с вредными веществами использовать индивидуальные средства защиты.
- Вести здоровый образ жизни и поддерживать свой иммунитет.
Клинические рекомендации
Для пациентов I-II стадией заболевания после завершения лечения рекомендованы физикальные осмотры с тщательной оценкой состояния всех кожных покровов и периферических лимфатических узлов каждые 6 месяцев в течение первых 3 лет, затем ежегодно 10 лет наблюдения. Проведение инструментального обследования рекомендуется только по показаниям.
Для пациентов с III-IV стадией заболевания после завершения лечения рекомендованы физикальные осмотры с тщательной оценкой состояния кожных покровов и периферических лимфатических узлов каждые 6 месяцев в течение первых 3 лет, затем ежегодно 10 лет наблюдения. Проведение инструментального обследования рекомендуется в первые 3 года с интервалом 1 раз в 6 мес. (или чаще, если требуется по показаниям).





