Знакомьтесь с героиней нашего сегодняшнего повествования – синегнойной палочкой или Pseudomonas aeruginosa (P.aeruginosa).
.jpg)
И, воспользовавшись ситуацией, мы поговорим о микробиологической безопасности лечебных учреждений, ведь именно этот возбудитель до сих является одним из лидеров внутрибольничных инфекций, особенно в условиях реанимационных, хирургических, онкологических и ожоговых отделений, и, казалось бы, эта проблема не решаемая. О том, как победить этого зверя-убийцу и не разорится, мы сегодня и поговорим.
Те, кого интересуют исключительно вопросы лечения, а по сути, заметания проблемы под ковер, так как одними антибиотиками синегнойку не удалось победить никому, могут перейти сразу к статье «Антисинегнойные препараты».
Микробиологические аспекты
Pseudomonas aeruginosa – это аэробная грамотрицательная палочка, с одним или двумя полярно расположенными жгутиками, которая может расти и размножаться и в анаэробных условиях.
Это один из немногих возбудителей, который угадывается в прямом смысле носом – инфицированная рана издает совершенно неповторимое амбрэ, которое не перепутаешь ни с чем, если услышал хотя бы один раз. Причем больной обнаруживается в прямом смысле по запаху от двери не то, что палаты, а от входа в лечебное отделение. Для тех, кто пока ни разу не сталкивался, – он слышится как запах сладкой карамели с аммиаком, вызывающий отчетливые рвотные позывы (хотя последнее строго индивидуально). Некоторые ощущают его как аромат жасмина в аммиаке. Запах очень специфический и способен играть серьезную диагностическую роль, а уж если к нему в дополнение идут сине-зеленые повязки, и это не вылитый ранее флакон зеленки, то перед вами на 99,9% рана, инфицированная P.aeruginosa. Согласитесь, это важно, особенно в условиях как недостатка микробиологических лабораторий, так и широкого распространения возбудителя в стационарах.
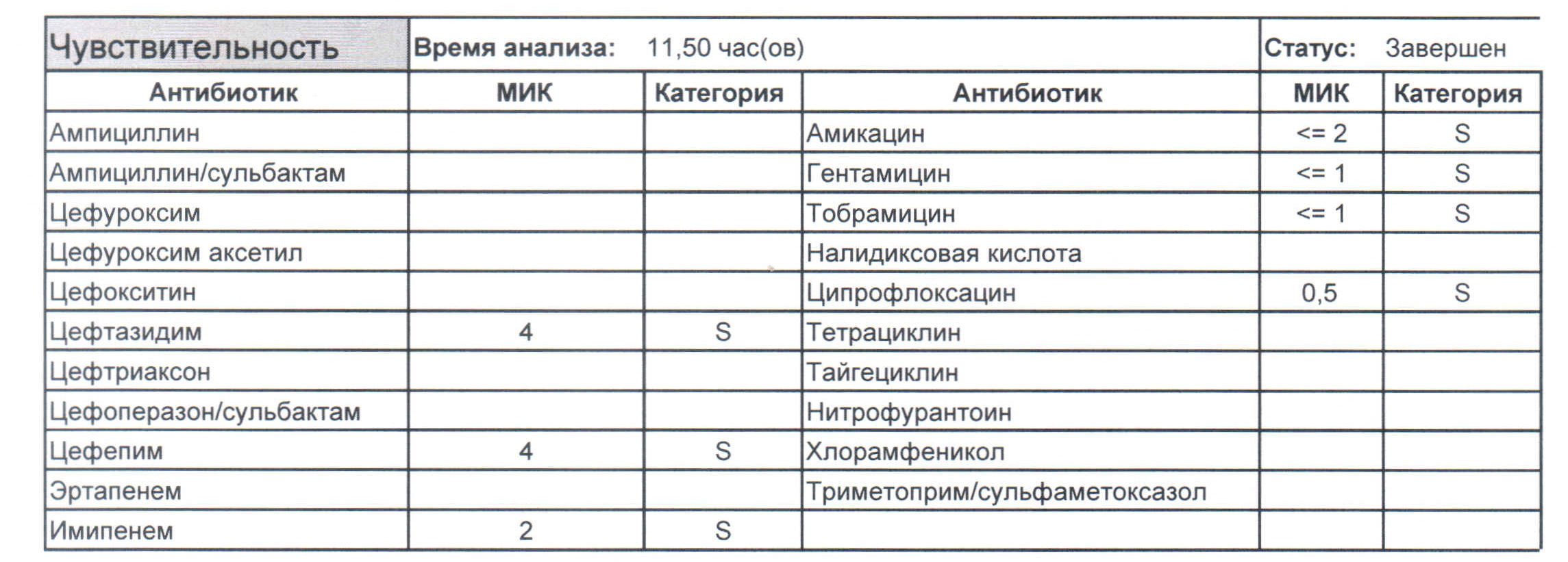
Дикая почвенная синегнойка, являющаяся родоначальницей всех внутрибольничных форм, будет выглядеть следующим образом. Как вы можете видеть, убить ее можно абсолютно всем с применением обычных терапевтических дозировок. (картинка 1)
В природе синегнойная палочка обитает в почве и воде, при этом она непривередлива в плане питательных веществ (в дистиллированной воде растет и размножается до 2,5 месяцев, хотя и снижает свою активность в десять раз). Поэтому идеальной средой ее обитания будет та локализация в организме, где темно, тепло и сыро, а именно – раны, нижние дыхательные пути, мочевыводящие пути и все те полости, в которые можно установить катетеры. Конечно, самостоятельно палочка туда не заползет, у нее нет ножек, зато мы – медицинский персонал, не соблюдая правила обработки рук и имея единственного больного в отделении, к концу смены обсеменим всех, особенно если в ординаторских и сестринских используются общие, а не одноразовые бумажные, полотенца.
P.aeruginosa очень любит, когда вокруг нее тепло (30 – 370С), темно и сыро. Соответственно, самое чистое время года с точки зрения риска принести дикую уличную палочку в стационар – это зима. И если зимой в вашем на 100% чистом стационаре с внутренним микробиологическим контролем вдруг пациент, простите, завонял – ищите любителя-огородника с рассадой на подоконнике. Достаточно такому садоводу-огороднику один раз по приходу на работу не отмыть правильно руки и пойти на перевязку – больной с синегнойной (или ацинетобактерной, а то и вообще микст) инфекцией на ровном месте будет обеспечен. А если все остальные так же правильно не помыли руки или вытерлись общим полотенцем – чистый стационар очень быстро станет стационаром с синегнойкой.
Синегнойная палочка является активным пленкообразователем. В этом процессе участвует вырабатываемая микробом внеклеточная слизь, покрывающая саму клетку тонким слоем. Процесс пленкообразования условного возбудителя наглядно показан на данном видео. Как мы обсуждали ранее, микробы – это не статичные существа, которые всю жизнь питаются и размножаются, они способны вести достаточно бурную социальную жизнь, и синегнойная биопленка тому наглядный пример, поэтому о ней стоит поговорить поподробнее. Когда палочка прикрепляется к поверхности, она тут же образует монослой из микроколоний, покрытых экзополисахаридом. Затем бактерии образуют множество пилей, которыми скрепляются в том числе и друг с другом и вся структура образует полисахаридную матрицу. Когда биопленка созреет (это занимает в среднем неделю), то она становится эластичной и упругой, напоминая резину или силиконовую стельку, и точно так же обеспечивает защиту включенных в нее микроорганизмов от воздействий антибиотиков, антисептиков, дезенфектантов и иммунных клеток организма хозяина. При этом внутри самой биопленки бактерии активно обмениваются факторами вирулентности и антибиотикорезистентности и отшнуровывающиеся в последующем от пленки новые палочки будут обладать всем набором факторов защиты, характерным для материнской биопленки. Так выглядит один из способов получения вооруженной до зубов внутрибольничной микрофлоры, которая убивает пациентов и которую фактически невозможно убить в пациентах в виду как недоступности для действующих агентов (биопленка), так и в виду наличия механизмов антибиотикорезистентности, вплоть до металло-бета-лактамаз, разрушающих все до одного существующих антибиотика и большое число антисептиков и дезенфектантов.
Почему же P.aeruginosa так полюбила больницы? Да потому что здесь, в отличие от дикой среды обитания, для нее созданы идеальные условия, как в плане климата и питательных веществ, так и в плане окружения – зверю практически не требуется бороться за свое выживание с другой микрофлорой, фактически всегда за счет своих свойств синегнойка получает селективное преимущество перед другими возбудителями, которых успешно травят антисептиками, антибиотиками, заключительной дезинфекцией и УФ-излучением, оставляя сегодняшней героине расчищенную от конкурентов территорию.
Где же в стационаре создаются условия для размножения и распространения инфекции? Для этого необходимо знать следующие свойства P.aeruginosa:
- Способность сохраняться в дезинфицирующих растворах, таких как фурациллин (его она вообще ест на завтрак, обед и ужин), хлоргесидин, глутаральдегид и фенол – то есть все то, что чаще всего используется для промывания ран или хранения инструментов, и если технология приготовления нарушена или раствор изначально был нестерильным, получаем инфицирование синегнойкой непосредственно в рану
- Исходя из вышесказанного – бульон из синегнойки будет пузыриться в мыльнице с кусковым мылом. Поэтому только жидкое мыло в дозаторах станет препятствием для дополнительного очага обитания этой зверюшки
- Синегнойная палочка умеет защищаться от УФ-лучей, вырабатывая пигмент мелатонин. Поэтому все наши кварцевания помещений для нее просто повод покрыться дополнительным «загаром»
- В дистиллированной воде она способна жить и размножаться 2,5 месяца, и если она в нее проникла, то все аппараты с использованием такой воды будут источниками синегнойной инфекции
Таким образом, исходя из вышесказанного, любимыми местами обитания в стационарах являются все то, что создает оптимальную для обитания теплую и влажную среду, а именно:
- краны, раковины, кафель и стыки между ними у раковин и моек, сан. узлы, тряпочные общие полотенца ординаторских и сестринских
- медицинское оборудование, создающее теплую и влажную среду (аппараты ИВЛ, наркозные аппараты, аппараты для проведения диализа, испарители всех типов)
- кондиционеры открытого типа, хотя и за сплит-системами необходим постоянный уход и дезинфекция
- посуда для сдачи анализов
- руки мед. персонала
- общие, а не одноразовые полотенца
То есть любимыми отделениями для обитания в стационаре будут ожоговые и хирургические (практически все, а не только гнойная хирургия и травматология), отделения реанимации и интенсивной терапии и хирургический блок. Особняком стоят пульмонологические отделения с пациентами с муковисцидозом и онкологические стационары. При этом синегнойка может оказаться совершенно в любом отделении, переехав туда на руках медицинского персонала и разбежавшись по больным уже через тамошнее общее полотенце. Поэтому первый и главный шаг на пути борьбы с распространением синегнойной инфекции – это наши руки, точнее, правильная их обработка. После КАЖДОГО пациента. И не протирание полотенчиком на обходе, а полноценное мытье, после которого хотя бы самому себе можно сказать, что уж ты-то точно сделал все, что было возможно.
Клинические аспекты
Какие пациенты более всего чувствительны к P.aeruginosa и когда вообще ждать именно ее:
- Пациенты с обширной политравмой в теплый сезон привезенные с мест ДТП, покрытые мокрой грязью (вода+почва = дикая синегнойка в ранах с вероятностью более 80%)
- Пациенты с муковисцидозом, у которых данный микроб является хроническим колонизатором нижних дыхательных путей. Таких пациентов необходимо выявить с целью недопустимости обсеменения тех, кто P.aeruginosa пока не имеет (отдельные палаты, отдельный инструментарий, в том числе диагностический, с последующей правильной обработкой)
- Больные с обширными ожогами
- Пациенты с иммунодефицитами различной этиологии
- Пациенты с сахарным диабетом и диабетической стопой
- Онкологические пациенты с нейтропениями и без оных
- Пациенты на ИВЛ
- Пациенты с внутрибольничными случаями инфицирования в стационарах, обсемененных синегнойной палочкой
- Пациенты, получающие массированную антибактериальную терапию по любому иному поводу – в этих ситуациях и при отсутствии должного внимания к чистоте рук, по принципу «свято место пусто не бывает», тихо сидящая колония синегнойки может приобрести селективное преимущество и организовать новый виток генерализованной инфекции, но уже новым возбудителем, то есть собой
- Оперирующие врачи. Тут хотелось бы остановиться чуть подробнее – несколько лет назад было поветрие в нескольких регионах, когда в офтальмологические клиники начали обращаться врачи (в основном гинекологи и патологоанатомы) с синегнойным поражением роговицы. Из анамнеза – неудачно потерли глаз во время манипуляций. Как результат, экстренное обращение в ночное время в приемные покои офтальмологических клиник с острейшей болью и язвой на роговице. Про глаза надо запомнить следующее – при любом подозрении необходимо немедленно обращаться к коллегам. Лечение будет стоить копейки, а без оного синегнойка убивает глаз менее чем за сутки, и дальше только энуклеация с последующим протезированием и шансом потери работы. А лучше всего не тереть глаза и использовать защитные очки при любых, а уж тем более подозрительных, манипуляциях
Какую патологию чаще всего вызывает (а лучше сказать, осложняет) P.aeruginosa
- Пневмонии (нозокомиальные и у пациентов с ВИЧ) и легочные абсцессы
- Пиелонефриты, чаще всего после эндоскопических или оперативных вмешательств или обструктивные, вызванные инородным телом
- Бактериальные эндокардиты и сепсис (кто первичен, кто вторичен – разбираться каждый раз индивидуально)
- Поражения кожи: гангренозная эритема при нейтропениях, целлюлиты, фолликулиты, абсцессы, гангренозные стоматиты
- Наружные отиты (любят наши и не наши люди почесать уши не только ватными палочками, но еще скрепками и гвоздиками, поднятыми с горизонтальных поверхностей, подозрительно похожих на полы), хронические средние отиты.
- Синуситы (у больных с ВИЧ)
- Послеоперционные абсцессы головного мозга и менингиты
- Кератиты и эндофтальмиты
- Остеомиелиты
- Раневые послеоперационные инфекции
То есть почти любая область поражения и это говорит нам о крайней необходимости микробиологической диагностики, так как почти точно такой же набор может вызвать нозокомиальный золотистый стафилококк или ацинетобактер.
Эпидемиологические аспекты
Как уже выше было неоднократно сказано – P.aeruginosa умеет поражать практически все, до чего сможет добраться, а уж убивать, да в своих нозокомиальных формах, когда из биопленок вылупились и распространились супермутанты, тем более. Вопрос в том, что делать, ведь ситуация кажется безнадежной. Но это не так.
Вылечить больных мы, конечно, можем, но только в том случае, если перед нами дикая и непуганая P.aeruginosa с улицы. Если случилось так, что в вашем стационаре она живет годами и смогла инфицировать пациента (а сама она не может, ее надо донести на чьих-то медицинских руках или до пациента, или до аппарата, который используется у этого пациента), то тут фармакология почти бессильна, так как внутрибольничные палочки умеют разрушать все до одного антибиотика, имеющегося на рынке, а новых уже лет 10 не было, и неизвестно когда будут, если вообще будут. Поэтому единственным барьером встает эпидемиологический надзор. Причем синегнойку, в отличие от фекальной микрофлоры, из стационара выбить можно полностью, так как в норме она не является элементом нормальной микрофлоры человека, как та же кишечная палочка, клебсиелла или энтерококки, то есть в людях в норме она не живет.
Почему в этой статье нет антибиотикограмм устойчивых форм? Ответ до банальности прост – автор долгое время проработала в стационаре, свободном от синегнойки. Это достижимо, и от P.aeruginosa можно освободится даже в самом запущенном случае, что не будет стоить колоссальных денег, при том, что в перспективе высвобождаются действительно серьезные средства, которые ежегодно тратятся на тушение пожара антибиотиками, что в случае внутрибольничных инфекций равноценно тушению бензином. Для достижения полного антисинегнойного эффекта необходимо:
- Правильно мыть руки после каждого пациента
- Менять перчатки после каждого пациента (вместе с мытьем рук)
- Прекратить практику использования общих полотенец и полотенец на обходе
- Ввести тотальный микробиологический мониторинг
- Если есть эпидемиолог, с него требовать доступ к антисептикам и дезенфектантам нескольких видов, а также постоянное наличие одноразовых расходных материалов (это его вопрос, как он будет с начальством договариваться, но все одноразовое обязано быть одноразовым и в достаточных количествах – так как отодрать синегнойную пленку обычными методами, как вы видели, фактически нереально)
- В идеале всю группу антисинегнойных препаратов необходимо вывести из общебольничного оборота и назначать только специально обученным клиническим фармакологом. Таким образом, удастся снизить антимикробную нагрузку на внутрибольничную флору, уменьшить ее селективность и снизить вероятность селекции нозокомиальных штаммов самой P.aeruginosa
Простая манипуляция в виде правильного мытья рук позволяет на 99,9% снизить риск внутрибольничного заражения синегнойной инфекцией. Остальное сделают мероприятия в рамках Федеральных клинических рекомендаций Минздрава «Эпидемиология и профилактика синегнойной инфекции», по которым должна работать эпидемиологическая служба.
Хотелось бы отдельно напомнить, что P.aeruginosa, точнее, пациент с оной, может быть и на приеме в поликлинике – у отоларинголога, поковырявшись гвоздиком в ухе, у офтальмолога, у гинеколога, травматолога и, конечно, у хирурга. На мысль о возбудителе натолкнут непередаваемый аромат, издаваемый раной, высокая скорость развития гнойно-воспалительного процесса («Доктор, еще вчера ничего не было») и анамнез в виде контакта раны с предметом, покрытым почвой, или нанесения раны подобным предметом. И после подобного пациента необходимо вспомнить о всех правилах асептики и антисептики, чтобы следующий пациент не оказался безвинно инфицированным.
В заключении хотелось бы отметить еще раз – данная статья не про то, как победить синегнойку голыми руками антибиотиками. Этого еще пока никому не удавалось, так как проблема не в одном больном с диким возбудителем. От антибиотиков в этом деле зависит процента два в лучшем случае (приблизительно столько диких форм к вам может прийти за год). Проблема носит глубокий системный характер, и без усилий по освобождению всего стационара от P.aeruginosa, использование только и исключительно антибиотиков на каждый случай, особенно внутрибольничного инфицирования, будет сизифовым трудом с соответствующим печальным результатом.



